Xơ cứng bì là gì? Phân loại và thông tin cần biết

Xơ cứng bì là nhóm các bệnh tự miễn dịch làm ảnh hưởng đến toàn bộ chức năng liên kết. Bệnh xảy ra khi hệ thống miễn dịch bị rối loạn, kích thích cơ thể sản sinh và tích tụ quá nhiều protein collagen. Điều này gây ra những tổn thương và thay đổi trên cơ, mạch máu, da cùng những cơ quan nội tạng.
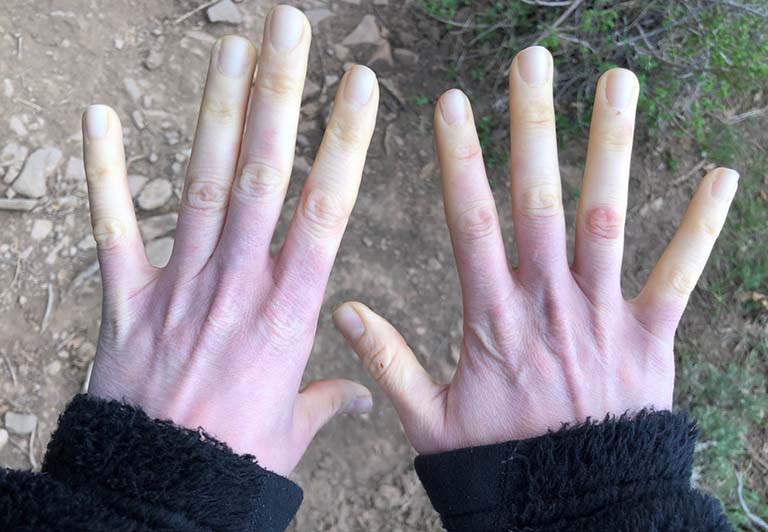
Xơ cứng bì là gì?
Xơ cứng bì là nhóm các bệnh tự miễn dịch kéo dài làm ảnh hưởng đến mô liên kết, cơ, da, mạch máu và các cơ quan nội tạng. Khi những tổn thương xuất hiện, chúng có thể khu trú trên da hoặc lan rộng đến các cơ quan khác tùy theo mức độ nghiêm trọng.
Lúc này da sẽ có biểu hiện cứng và dày lên, hình thành sẹo ở thận và phổi, bệnh nhân cảm thấy mệt mỏi kéo dài. Ngoài ra các mạch máu dày và hoạt động không bình thường làm suy giảm lượng máu lưu thông đến các ngón chân hoặc/ và ngón tay khi tiếp xúc với không khí lạnh. Đồng thời làm tăng huyết áp và tổn thương mô.
Phân loại xơ cứng bì
Bệnh xơ cứng bì được phân thành những loại sau:
1. Bệnh xơ cứng bì khu trú
Xơ cứng bì khu trú chủ yếu làm ảnh hưởng đến da. Bệnh tiến triển với hai thể gồm Morphea và luyến tính.
Morphea
- Xơ cứng bì thể mảng, xơ cứng bì thể giọt, các triệu chứng lan tỏa, tiến triển ở dạng sẹo lồi và mô dưới da
- Xơ cứng bì vết dao chém không hoặc có kèm theo tình trạng teo nửa mặt
- Xơ cứng bì thành dải, thành vệt
- Tổn thương là những mảng cứng, xuất hiện với hình bầu dục trên da. Thời gian đầu những tổn thương da có màu tím hoặc màu đỏ, lâu ngày chuyển sang màu trắng ngay tại trung tâm tổn thương
- Morphea tổng quát có thể làm ảnh hưởng đến nội tạng hoặc những mạch máu.
Luyến tính
- Thể luyến tính làm phát sinh những tổn thương da với các vệt/ đường dài và dày ở chân, trên cánh tay hoặc mặt.
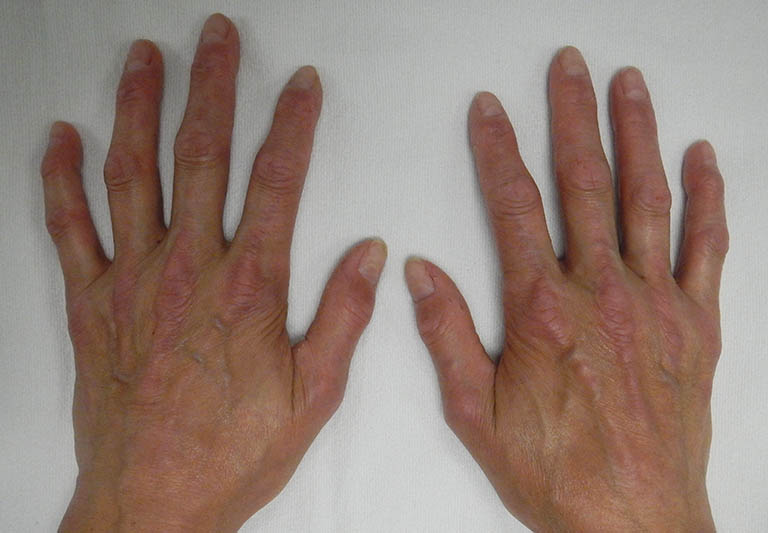
2. Xơ cứng bì hệ thống
Bệnh tiến triển với các thể gồm:
Xơ cứng bì hệ thống tiến triển và lan tỏa
- Xơ cứng da đối xứng, thường gặp ở da mặt, các chi và cổ ngực
- Tổn thương nội tạng sớm (tổn thương phổi, tim, thận, đường tiêu hóa)
- Tăng nguy cơ tử vong khi bệnh tiến triển trong thời gian dài.
Xơ cứng bì hệ thống giới hạn (còn gọi là hội chứng Crest)
- Xuất hiện hiện tượng Raynaund
- Chứng cứng ngón
- Rối loạn thực quản
- Giãn mao mạch
- Tổn thương da giới hạn, thường gặp ở mặt và tay
- Bệnh nội tạng xuất hiện và có tiến triển chậm.
Xơ cứng bì chồng lấn
Đây là tình trạng xơ cứng bì kết hợp với bệnh viêm da cơ hoặc một số bệnh tự miễn dịch khác như viêm khớp dạng thấp, bệnh Lupus ban đỏ hệ thống.
3. Giả xơ cứng bì
- Porphyrin da chậm
- Thâm nhiễm bệnh Amyloid
- Bệnh xơ xù
- To đầu chi
- Liken teo và xơ.
4. Giả xơ cứng bì do hóa chất
- Hội chứng nhiễm độc dầu
- Bệnh Vinyl cloride
- Tình trạng xơ cứng do pentazocin, bleomycin.
Triệu chứng và dấu hiệu nhận biết xơ cứng bì
Tùy thuộc vào bộ phận bị ảnh hưởng, người bệnh sẽ có những triệu chứng và dấu hiệu nhận biết xơ cứng bì khác nhau, cụ thể:
1. Hội chứng Raynaud
Hội chứng Raynaud là triệu chứng đầu tiên của phần lớn các trường hợp xơ cứng bì. Hội chứng này xảy ra khi các động mạch hoặc các tiểu động mạch ở các đầu ngón tay, ngón chân bị co thắt trong thời gian tiếp xúc với nhiệt độ lanh.
Ngoài ra sự cho thắt cũng có thể xảy ra khi có sự thay đổi cảm xúc mạnh. Lúc này phần da ở đầu chi sẽ có sự thay đổi màu sắc theo ba mức độ. Bao gồm nhợt nhạt, xanh tái và đỏ tím.
Đối với những bệnh nhân bị xơ cứng bì, hội chứng Raynaud thường xảy ra trước khi những tổn thương da xuất hiện khoảng vài tháng đến vài năm.
2. Tổn thương da
- Da căng và cứng
- Những tổn thương da có thể xuất hiện dưới dạng hình bầu dục, dọc theo cơ thể hoặc bao phủ toàn bộ chi và thân
- Tùy thuộc vào loại xơ cứng bì mà tổn thương da có kích thước và xuất hiện ở những vị trí khác nhau
- Vì quá căng nên da có thể trong sáng bóng hơn so với thông thường
- Hạn chế khả năng cử động ở những khu vực bị ảnh hưởng. Nhất là ở những bệnh nhân có tổn thương cứng da tiến triển nặng.
- Mất sắc tố da. Thường xuất hiện ở vùng lưng, ngực, cổ và phía mua bàn tay.
- Xuất hiện tình trạng lắng đọng calci tại những mô mềm. Điều này gây loét kèm theo cảm giác ngứa tại những vùng da lân cận.
- Da mặt và một số vùng da khác trên cơ thể bị mất nếp nhăn. Triệu chứng này khiến bệnh nhân khó há mồm, khó cười và khó biểu hiện tình cảm trên gương mặt
- Hội chứng Raynaud xuất hiện kéo dài khiến những đầu chi có biểu hiện loét và hoại tử.
3. Tổn thương tim mạch
- Nhịp tim không đều
- Đánh trống ngực
- Xuất hiện những bất thường về dẫn truyền khiến bệnh nhân dễ ngất xỉu
- Suy tim sung huyết
- Tăng huyết áp.
4. Tổn thương ở phổi
- Bệnh nhân khó thở (triệu chứng tăng dần theo thời gian)
- Tăng áp động mạch phổi dẫn đến đau ngực
- Bệnh phổi kẽ tiến triển gây ho khan và ho dai dẳng.

5. Tổn thương ở tiêu hóa
- Khó tiêu
- Đầy bụng
- Trào ngực dạ dày thực quản dẫn đến khàn tiếng, lung lay răng
- Tiêu chảy xen kẽ với táo bón
- Chán ăn
- Hội chứng sicca và các biến chứng (một bệnh tự miễn làm ảnh hưởng nghiêm trọng đến những tuyến sản xuất độ ẩm của cơ thể)
- Giảm nhu động thực quản và dạ dày
- Loét thực quản, hẹp thực quản
- Giãn dạ dày, loét dạ dày
- Chảy máu dạ dày
- Ứ thức ăn
- Loét hành tá tràng
- Nhiễm khuẩn ruột
- Loét ruột non, hoại tử ruột, thủng ruột ở trường hợp nặng.
6. Tổn thương cơ xương
- Tăng các men cơ trong huyết thanh
- Đau nhức cơ
- Tổn thương khớp
- Khả năng vận động khớp bị mất hoặc hạn chế
- Viêm khớp
- Yếu cơ
- Xuất hiện hội chứng ống cổ tay
- Giảm số lượng mao mạch, giảm đường kính các sợi cơ.
7. Tổn thương ở cơ quan sinh dục
- Có cảm giác đau khi quan hệ tình dục
- Rối loạn cương dương
- Suy thận hoặc xuất hiện một số vấn đề khác liên quan đến thận.
8. Tổn thương hệ nội tiết
- Suy tuyến giáp hoặc cường giáp.
9. Tổn thương thần kinh
Ở những trường hợp nặng, bệnh nhân có thể gặp một số dạng tổn thương thần kinh, bao gồm:
- Tổn thương dây tam thoa làm phát sinh các triệu chứng: Đau đối xứng, dị cảm
- Rối loạn tâm thần
- Tổn thương hệ thần kinh trung ương.
10. Tổn thương ở miệng
- Áp xe răng
- Teo gai lưỡi
- Rối loạn nuốt
- Giãn mao mạch
- Viêm gai lưỡi
- Loét miệng.
11. Hội chứng Crest
Hội chứng Crest xuất hiện đồng thời với những tình trạng gồm:
- Giãn động mạch
- Xơ cứng da ngón
- Xơ cứng đầu chi
- Co thắt thực quản
- Triệu chứng calci hóa
- Hội chứng Raynaud.
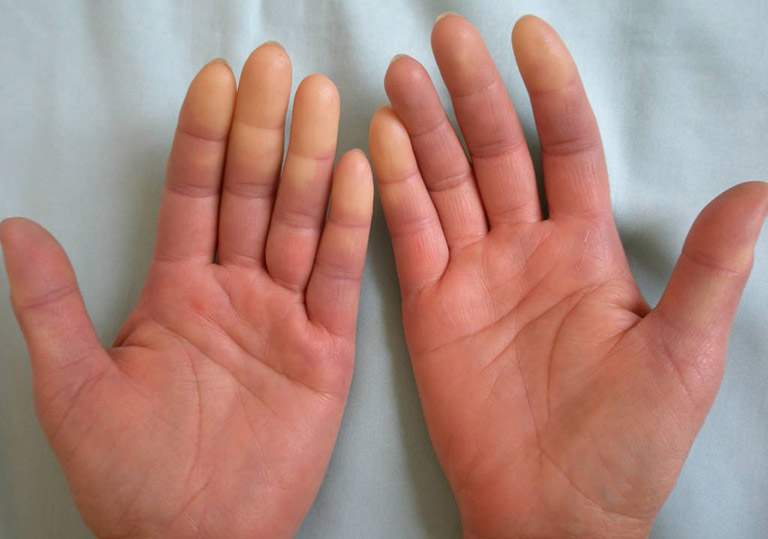
12. Triệu chứng khác
- Dị cảm tay
- Cơ thể mệt mỏi
- Giảm cân
- Nhức đầu
- Vôi hóa
- Đau dây thần kinh dẫn đến đau mặt.
Nguyên nhân và yếu tố nguy cơ của bệnh xơ cứng bì
Không rõ nguyên nhân cụ thể gây xơ cứng bì. Tuy nhiên các nghiên cứu cho thấy bệnh xảy ra khi hệ thống miễn dịch gặp vấn đề, kích thích cơ thể sản sinh quá nhiều protein collagen (thành phần quan trọng của da). Điều này dẫn đến sự tích tụ collagen và gây ra những bất thường trong các mô của cơ thể.
Những yếu tố làm tăng nguy cơ rối loạn hệ miễn dịch dẫn đến xơ cứng bì gồm:
- Xuất hiện các tự kháng thể kháng nhân: Kháng thể anticentromer antibody (ACA), kháng thể kháng nhân (DNA), kháng thể Scl-70.
- Yếu tố di truyền: Nguy cơ bị xơ cứng bì sẽ cao hơn ở những bệnh nhân có quan hệ huyết thống gần mắc bệnh tự miễn.
- Đột biến gen: Bệnh thường xảy ra ở những bệnh nhân có các biến thể gen nhất định. Trong đó đột biến trong gen HLA chiếm phần lớn các trường hợp.
- Yếu tố môi trường: Theo kết quả nghiên cứu, việc thường xuyên tiếp xúc với môi trường ô nhiễm, một số loại virus (đặc biệt là Borrelia), hóa chất hoặc chất độc hại sẽ làm tăng nguy cơ rối loạn hệ thống miễn dịch. Từ đó làm tăng quá trình sản sinh protein collagen.
- Các bệnh tự miễn khác: Xơ cứng bì thường xảy ra ở những bệnh nhân đang mắc các bệnh tự miễn khác như hội chứng Sjogren, lupus ban đỏ, viêm khớp dạng thấp…
- Thuốc: Một số loại thuốc có thể gây rối loạn và kích thích những bất thường ở hệ thống miễn dịch.
- Độ tuổi: Bệnh xảy ra phổ biến hơn ở những người có độ tuổi từ 35 đến 55 tuổi.
- Giới tính: Nguy cơ mắc bệnh xơ cứng bì ở nữ cao hơn so với nam.
Mức độ nghiêm trọng của bệnh xơ cứng bì
Nếu không sớm điều trị, bệnh xơ cứng bì có thể chuyển sang giai đoạn nặng kèm theo những biến chứng sau:
- Xuất hiện mô sẹo trong phổi
- Huyết áp phổi cao
- Viêm cơ nặng
- Giảm hoặc mất lưu lượng máu đến ngón chân và ngón tay
- Viêm nhiễm
- Suy thận nặng
- Tử vong.
Bệnh xơ cứng bì được chẩn đoán như thế nào?
Thông thường bệnh nhân bị xơ cứng bì sẽ được chẩn đoán với những phương pháp sau:
1. Chẩn đoán lâm sàng
- Kiểm tra tiền sử bản thân và tiền sử gia đình
- Kiểm tra các triệu chứng thuộc hội chứng Raynaud
- Kiểm tra và đánh giá mức độ nghiêm trọng của tổn thương da. Đồng thời kiểm tra khả năng cử động của những khu vực bị ảnh hưởng
- Đánh giá những tổn thương nghiêm trọng hơn gồm viêm loét các đầu chi, tổn thương thận, tổn thương thực quản, tổn thương tim và tổn thương phổi.
2. Chẩn đoán cận lâm sàng
Những xét nghiệm dưới đây sẽ được thực hiện khi có nghi ngờ bệnh nhân bị xơ cứng bì:
- Xét nghiệm máu: Thông thường xét nghiệm máu sẽ được chỉ định để kiểm tra Bilan viêm, tình trạng thiếu máu và những vấn đề liên quan. Xét nghiệm máu ở bệnh nhân bị xơ cứng bì cho ra các kết quả sau:
- Dương tính với Bilan viêm: Tăng protein C phản ứng, tăng tốc độ lắng máu.
- Thiếu máu không hồi phục: Tình trạng này xảy ra do suy thận, quá trình viêm mạn tính…
- Xét nghiệm miễn dịch: Xét nghiệm miễn dịch cho phép kiểm tra sự xuất hiện của những kháng thể kháng nhân
- Xuất hiện những kháng thể antitopoisomerase: Bao gồm kháng thể kháng huyết sắc tố, anti-scl70, kháng RNA polymerase, kháng U3, tự kháng thể chống DNA sợi đôi (ds DNA).
- Xét nghiệm sinh hóa: Xét nghiệm sinh hóa giúp kiểm tra những thay đổi trong chức năng gan, thận… khi có tổn thương.
- Chụp tim phổi và chụp cắt lớp vi tính phổi: Để kiểm tra những tổn thương, bệnh nhân sẽ được chỉ định chụp cắt lớp vi tính phổi và chụp tim phổi. Những tổn thương thường gặp gồm tổn thương phổi kẽ, tràn dịch màng phổi, xơ phổi với mức độ nghiêm trọng khác nhau.
- Siêu âm tim: Siêu âm tim được chỉ định cho những trường hợp có nghi ngờ tổn thương tim nặng. Kỹ thuật này cho phép bác sĩ chuyên khoa kiểm tra tràn dịch màng tim, đánh giá chức năng tim và đo áp lực động mạch phổi.
- Điện tim: Điện tím giúp kiểm tra những rối loạn nhịp tim.
- Soi mao mạch các đầu chi: Soi mao mạch các đầu chi giúp kiểm tra tình trạng co thắt và giảm số lượng những mao mạch đầu chi.
- Siêu âm ổ bụng: Siêu âm ổ bụng được chỉ định với mục đích kiểm tra những tổn thương ở dạ dày và số cơ quan nội tạng khác.
3. Chẩn đoán xác định
Bệnh xơ cứng bì được chẩn đoán xác định với hai tiêu chuẩn sau:
Tiêu chuẩn ABCDCREST (U F Hanstein – Hội Da liễu Đức)
Tiêu chuẩn ABCDCREST được áp dụng trên lâm sàng, Cụ thể:
- Các tự kháng thể (Autoantibodies): Xuất hiện kháng thể Scl-70, tự kháng thể với protein dây tơ.
- Tình trạng xơ phổi vùng đáy (Bibasilar pulmonary)
- Cứng khớp và khả năng vận động khớp bị suy giảm (Contracture of the joints)
- Xơ cứng da (Contracture of the joints)
- Tích tụ Calci hóa ở những đầu chi (Calcinosis on the fingers)
- Các triệu chứng thuộc hội chứng Raynaud (Raynaud’s phenomenon)
- Xuất hiện những rối loạn vận động thực quản (Esophalageal distal hypomotility)
- Xơ hóa da đầu chi (Sclerodactyly)
- Những mạch da ở lưỡi, môi, mặt và đầu chi có biểu hiện giãn nở (Teleangiectasias).
Bệnh nhân được chẩn đoán mắc bệnh xơ cứng bì khi có trên 3 tiêu chí nêu trên.
Tiêu chuẩn chẩn đoán xơ cứng bì toàn thể của Hội Thấp khớp học Mỹ (ACR) năm 1980
- Tiêu chí chính: Xuất hiện tình trạng xơ cứng da lan tỏa.
- Tiêu chí phụ:
- Xơ phổi vùng đáy
- Xuất hiện vết loét ở đầu chi hoặc sẹo ở ngón tay
- Xơ cứng da đầu chi.
Bệnh nhân được chẩn đoán mắc bệnh xơ cứng bì khi có từ 2 đến 3 tiêu chí phụ hoặc có tiêu chí chính.
3. Chẩn đoán thể lâm sàng
- Hội chứng phối hợp (Xơ cứng bì chồng lấn)
- Bệnh xơ cứng bì thể khu trú
- Bệnh xơ cứng bì thể lan tỏa.
4. Chẩn đoán phân biệt
Xơ cứng bì được chẩn đoán phân biệt với những bệnh lý sau:
- Bệnh Lupus ban đỏ hệ thống
- Viêm da cơ
- Viêm khớp dạng thấp
- Hội chứng đau vùng phức hợp
- Tăng áp động mạch phổi nguyên phát
- Xơ gan mật nguyên phát
- Bệnh xơ hóa hệ thống thận
- Viêm cân gan chân tăng bạch cầu ái toan
- Hội chứng đau cơ tăng bạch cầu ái toan
- Tăng bạch cầu ái toan.
Nguyên tắc và phương pháp điều trị bệnh xơ cứng bì
Bệnh xơ cứng bì được điều trị với những nguyên tắc và phương pháp sau:
1. Nguyên tắc điều trị
Hiện nay không có bất kỳ phương pháp điều trị nào có khả năng chữa khỏi bệnh xơ cứng bì. Vì thế bệnh nhân chủ yếu được áp dụng các phương pháp kiểm soát triệu chứng, tránh các đợt tiến triển của bệnh và hạn chế mức độ nghiêm trọng của những tổn thương.
2. Điều trị không dùng thuốc
Bệnh nhân được hướng dẫn điều trị với những biện pháp cơ bản sau:
- Chế độ ăn uống phù hợp: Trong thời gian điều trị xơ cứng bì, người bệnh cần áp dụng chế độ ăn uống phù hợp để hỗ trợ kiểm soát triệu chứng và hạn chế các đợt tiến triển của bệnh. Bệnh nhân được khuyến cáo bổ sung nhiều thực phẩm giàu vitamin, chất xơ và protein. Cụ thể các loại rau xanh, trái cây tươi, trứng, sữa, thịt, cá, các loại đậu, các loại hạt, quả mọng, sữa chua, phô mai…
- Sinh hoạt lành mạnh: Để cải thiện và hạn chế những triệu chứng của hội chứng Raynaud người bệnh cần loại bỏ thói quen hút thuốc lá, không dùng những loại thuốc uống có tính chất cơ mạch (ergotamin, amphetamin…), nên giữ ấm cơ thể, đặc biệt cần ủ ấm các đầu chi.
- Dưỡng ẩm da: Bệnh nhân cần chú ý dưỡng ẩm da để cải thiện những tổn thương. Cụ thể người bệnh cần sử dụng những loại kem dưỡng ẩm phù hợp thoa lên những khu vực có da bị tổn thương. Thoa kem 2 lần mỗi ngày sau khi vệ sinh da sạch sẽ. Điều này sẽ giúp người bệnh làm mềm da và chống khô. Không lạm dụng mỹ phẩm và không sử dụng xà phòng để tránh khô da.
- Xoa bóp da: Thường xuyên xoa bóp da để làm mềm vùng da bệnh.
- Luyện tập thể dục và xoa bóp toàn thân: Bệnh nhân bị xơ cứng bì được hướng dẫn tập thở, luyện tập thể dục và xoa bóp toàn thân để nâng cao sức khỏe và cải thiện các triệu chứng của bệnh.
- Biện pháp kiểm soát trào ngược thực quản: Bệnh nhân ăn uống đều độ, chia các bữa ăn lớn thành nhiều bữa nhỏ trong ngày, tránh để bụng đói và không nên ăn quá no. Bên cạnh đó người bệnh cần nằm gối đầu cao, tránh lạm dụng thuốc lá, cà phê, chất kích thích. Đồng thời tránh ăn thực phẩm chiên xào nhiều dầu mỡ và tránh nằm ngay sau khi ăn.
- Vật lý trị liệu: Vật lý trị liệu được áp dụng cho những bệnh nhân có những tổn thương xương khớp và các triệu chứng thuộc hội chứng Raynaud.
- Kiểm soát căn thẳng: Các triệu chứng thường có xu hướng tiến triển ở những bệnh nhân bị căng thẳng và stress kéo dài. Vì thế trong thời gian điều trị xơ cứng bì người bệnh cần tránh làm việc gắng sức, nên kiểm soát căng thẳng bằng cách ngồi thiền, yoga, đọc sách và nghỉ ngơi.

3. Sử dụng thuốc điều trị xơ cứng bì
Tùy thuộc vào các dạng tổn thương và mức độ nghiêm trọng, bệnh xơ cứng bì và các tổn thương thường được kiểm soát bằng những loại thuốc dưới đây:
Thuốc ức chế histamin H1
Thuốc ức chế histamin H1 được dùng cho những trường hợp có tổn thương ở da. Thuốc này có tác dụng giảm tình trạng phát ban, xơ cứng da, dị ứng, ngứa và những triệu chứng liên quan.
Thuốc ức chế bơm proton
Thuốc ức chế bơm proton được chỉ định cho những bệnh nhân bị xơ bì kèm theo tổn thương ở hệ tiêu hóa, điển hình như trào ngược dạ dày thực quản.
- Liều dùng thuốc: Dùng 20 – 40mg/ ngày.
Thuốc chẹn kênh calci
Những bệnh nhân mắc hội chứng Raynaud sẽ được yêu cầu sử dụng thuốc chẹn kênh calci (Nifedipin) kết hợp với một số loại thuốc điều trị khác (điển hình như Ginkgo biloba và Buflomedil chlohydrat). Loại thuốc này có tác dụng chống hạ áp, giảm nhu cầu oxy của cơ tim, chống co thắt động mạch, tăng thời kỳ tâm trương và giảm nhịp tim.
- Liều dùng thuốc: Sử dụng 10mg Nifedipin/ngày.
Thuốc ức chế miễn dịch
Thuốc ức chế miễn dịch thường được chỉ định cho những bệnh nhân có tổn thương mạch nhiều, tổn thương phổi kẽ hoặc có nguy cơ hoại tử đầu chi. Các thuốc ức chế miễn dịch thường được sử dụng gồm:
- Corticosteroid tại chỗ: Thuốc thường được sử dụng cho những trường hợp có tổn thương da không quá sâu và không quá nặng. Thuốc có tác dụng cải thiện tổn thương.
- Liều dùng thuốc: Bôi Corticosteroid lên da mỗi ngày 1 lần
- Corticosteroid toàn thân: Corticosteroid toàn thân thường được dùng cho những trường hợp có tổn thương nội tạng nặng; xơ cứng bì kèm theo bệnh Lupus ban đỏ, viêm da cơ, viêm đa cơ; những thể nặng của xơ cứng bì khu trú. Thuốc có tác dụng giảm phản ứng viêm và tổn thương ở da, phổi, cơ và khớp.
- Liều dùng thuốc: Uống từ 0,5 đến 1mg Corticosteroid/ kg trọng lượng/ ngày. Liều dùng được giảm dần sau liều điều trị đầu tiên.
Thuốc giảm đau
Một số loại thuốc giảm đau thông thường như Paracetamol được dùng cho những trường hợp bị tổn thương xương khớp kèm theo đau nhẹ.
- Liều dùng thuốc: Uống 500mg Paracetamol/ lần x 3 – 4 lần/ ngày.
Thuốc chống viêm không steroid
Thuốc chống viêm không steroid (Celecocib, Meloxicam, Diclofenac) được chỉ định cho những bệnh nhân có tổn thương xương khớp ở mức độ trung bình. Loại thuốc này có tác dụng giảm đau và giảm sưng.
- Celecocib: Uống 200mg Celecocib/ ngày.
- Meloxicam: Sử dụng 7,5 – 15mg Meloxicam/ ngày.
- Diclofenac: Uống 50 – 100mg Diclofenac/ ngày.
Một số loại thuốc khác
- Cyclosporin A: Dùng 50 – 100mg Cyclosporin A/ ngày.
- Cyclophosphamide: Uống hoặc tiêm tĩnh mạch 3 – 6mg Cyclophosphamide/ kg trọng lượng/ ngày.
- Azathioprin: Dùng 1,5 – 3mg/ ngày.
- Mycophenolate mofetil: Dùng 250 – 500mg/ ngày.
- Ginkgo biloba: Dùng 40 – 80mg/ngày
- Buflomedil chlohydrat: Dùng 150 – 300mg/ngày.
4. Lọc huyết tương
Ngoài việc sử dụng thuốc và áp dụng các biện pháp chăm sóc, bác sĩ chuyên khoa có thể chỉ định phương pháp lọc huyết tương cho những trường hợp bệnh nặng. Phương pháp này có tác dụng loại bỏ các phức hợp miễn dịch.
5. Điều trị ngoại khoa
Đối với những trường hợp nặng và không thể kiểm soát bằng thuốc, bệnh nhân có thể được xem xét và chỉ định phẫu thuật để loại bỏ phần chi bị hoại tử. Ngoài ra bệnh nhân có thể được phẫu thuật ghép tạng nếu nội tạng bị hư hoặc bị tổn thương nghiêm trọng.
6. Điều trị cụ thể các triệu chứng và hội chứng bệnh
Phác đồ điều trị cụ thể các triệu chứng và hội chứng bệnh như sau:
Tổn thương ở da
- Sử dụng kem dưỡng ẩm da
- Dùng thuốc ức chế miễn dịch H1, thuốc D-penicillamin, Colchicin, Interferon gama.
Hội chứng Raynaud
- Vật lý trị liệu
- Biện pháp ủ ấm đầu chi
- Sử dụng nhóm thuốc chẹn kênh calci, thuốc giãn mạch ngoại vi…
Các tổn thương xương khớp
- Vận động liệu pháp và vật lý trị liệu
- Thuốc chống viêm không steroid và thuốc giảm đau.
Tổn thương nội tạng
- Sử dụng corticosteroid
- Thuốc ức chế miễn dịch
- Thuốc ức chế bơm proton.
Theo dõi và kiểm soát bệnh lý
Hầu hết các trường hợp bị xơ cứng bì đều được theo dõi và điều trị ngoại trú. Tùy theo mức độ nghiêm trọng và diễn tiến, người bệnh thường được yêu cầu tái khám mỗi 1 đến 3 tháng/ lần. Điều này giúp kiểm tra đáp ứng và điều chỉnh phương pháp điều trị khi cần thiết.
Trong thời gian tái khám, bệnh nhân được kiểm tra triệu chứng và thực hiện một số xét nghiệm sau:
- Xét nghiệm kiểm tra chức năng gan và thận
- Xét nghiệm máu giúp kiểm tra tốc độ lắng máu và tế bào máu ngoại vi
- Tổng phân tích nước tiểu
- Đo áp lực động mạch phổi và siêu âm tim
- Chụp tim phổi.
Tiên lượng của bệnh nhân bị xơ cứng bì
Xơ cứng bì là bệnh tự miễn dịch và tiến triển ở thể mãn tính. Chính vì thế không có phương pháp điều trị dứt điểm bệnh. Thông thường bệnh nhân được sử dụng thuốc để kiểm soát các triệu chứng, giảm nguy cơ tổn thương và hạn chế biến chứng.
Tiên lượng ở những bệnh nhân bị tổn thương da thường tốt hơn so với tiên lượng ở những bệnh nhân có tổn thương nội tạng. Thông thường tuổi thọ và tiên lượng của bệnh nhân sẽ phụ thuộc vào thời gian phát hiện và điều trị cùng với những tổn thương nội tạng.
Theo kết quả nghiên cứu, tỉ lệ sống sót sau 5 năm và 10 năm đối với bệnh nhân bị xơ cứng bì toàn thân gồm:
- Tỉ lệ sống sót trên 5 năm: 85%
- Tỉ lệ sống sót trên 10 năm: 70%
Đối với những trường hợp nặng, không sớm thăm khám và điều trị, những tổn thương có thể lan rộng và tăng nguy cơ tử vong. Nhất là khi xơ cứng bì xuất hiện đồng thời với những tình trạng sau:
- Xơ hóa phổi
- Tăng áp lực động mạch phổi
- Suy phổi
- Suy thận
- Thận xơ cứng bì.

Biện pháp phòng ngừa bệnh xơ cứng bì
Vì chưa rõ nguyên nhân nên không có biện pháp cụ thể giúp phòng ngừa bệnh xơ cứng bì. Thông thường bệnh nhân chỉ được hướng dẫn phòng ngừa các biến chứng của bệnh. Cụ thể:
- Chế độ ăn uống giàu chất xơ, vitamin và protein.
- Dưỡng ẩm da bằng các sản phẩm phù hợp.
- Vật lý trị liệu và luyện tập thể dục.
- Xoa bóp toàn thân.
- Sử dụng thuốc đúng với chỉ định của bác sĩ chuyên khoa.
- Tái khám định kỳ mỗi 1 đến 3 tháng/ lần.
Xơ cứng bì là bệnh lý nguy hiểm do có khả năng gây tổn thương nhiều cơ quan quan trọng và tăng nguy cơ tử vong. Vì thế bệnh nhân cần đến bệnh viện để được thăm khám và điều trị ngay khi nhận thấy những triệu chứng đầu tiên. Đồng thời áp dụng những biện pháp chăm sóc phù hợp theo hướng dẫn.






Trở thành người đầu tiên bình luận cho bài viết này!